Może Cię zainteresować
Treści wybrane specjalnie z myślą o Tobie
Beauty Forum » Wiedza » Metaakrylany w Podologii
Z tego artykułu dowiesz się:
Materiały akrylowe i akrylowo-metakrylanowe, takie jak polymethyl methacrylate (PMMA), urethane dimethacrylate (UDMA) czy triethylene glycol dimethacrylate (TEGDMA), stanowią podstawę współczesnych technik rekonstrukcji płytki paznokciowej w podologii. Ich zastosowanie pozwala na przywrócenie estetyki, zwłaszcza przy paznokciach dystroficznych, trwale uszkodzonych. Jednocześnie jednak są to materiały, których właściwości fizykochemiczne i biologiczne w określonych warunkach mogą sprzyjać powstawaniu powikłań infekcyjnych oraz zapalnych. W przeciwieństwie do przekazu marketingowego, materiały te nie wykazują udokumentowanego działania przeciwdrobnoustrojowego w warunkach klinicznych, a ich bezpieczeństwo zależy przede wszystkim od kontekstu biologicznego, w jakim są stosowane.
Najlepiej udokumentowanym mechanizmem ryzyka jest zdolność powierzchni akrylowych do adhezji drobnoustrojów i tworzenia biofilmu. W badaniach nad biomateriałami wykazano, że powierzchnie polimerowe, w tym PMMA, mogą być kolonizowane przez bakterie o znaczeniu klinicznym, a powstały biofilm wykazuje istotnie zwiększoną tolerancję na antybiotyki oraz środki antyseptyczne. Mechanizm ten obejmuje początkową adhezję bakterii do powierzchni materiału, następnie proliferację i wytwarzanie macierzy zewnątrzkomórkowej, która chroni drobnoustroje przed działaniem czynników zewnętrznych. W badaniach in vitro wykazano również, że biofilm na powierzchniach akrylowych może prowadzić do degradacji materiału oraz zmian jego właściwości powierzchniowych, co dodatkowo sprzyja utrwalaniu kolonizacji. Choć większość tych danych pochodzi z badań stomatologicznych i nad materiałami implantacyjnymi, mechanizmy te mają charakter uniwersalny i są bezpośrednio istotne dla materiałów stosowanych w obrębie paznokcia.
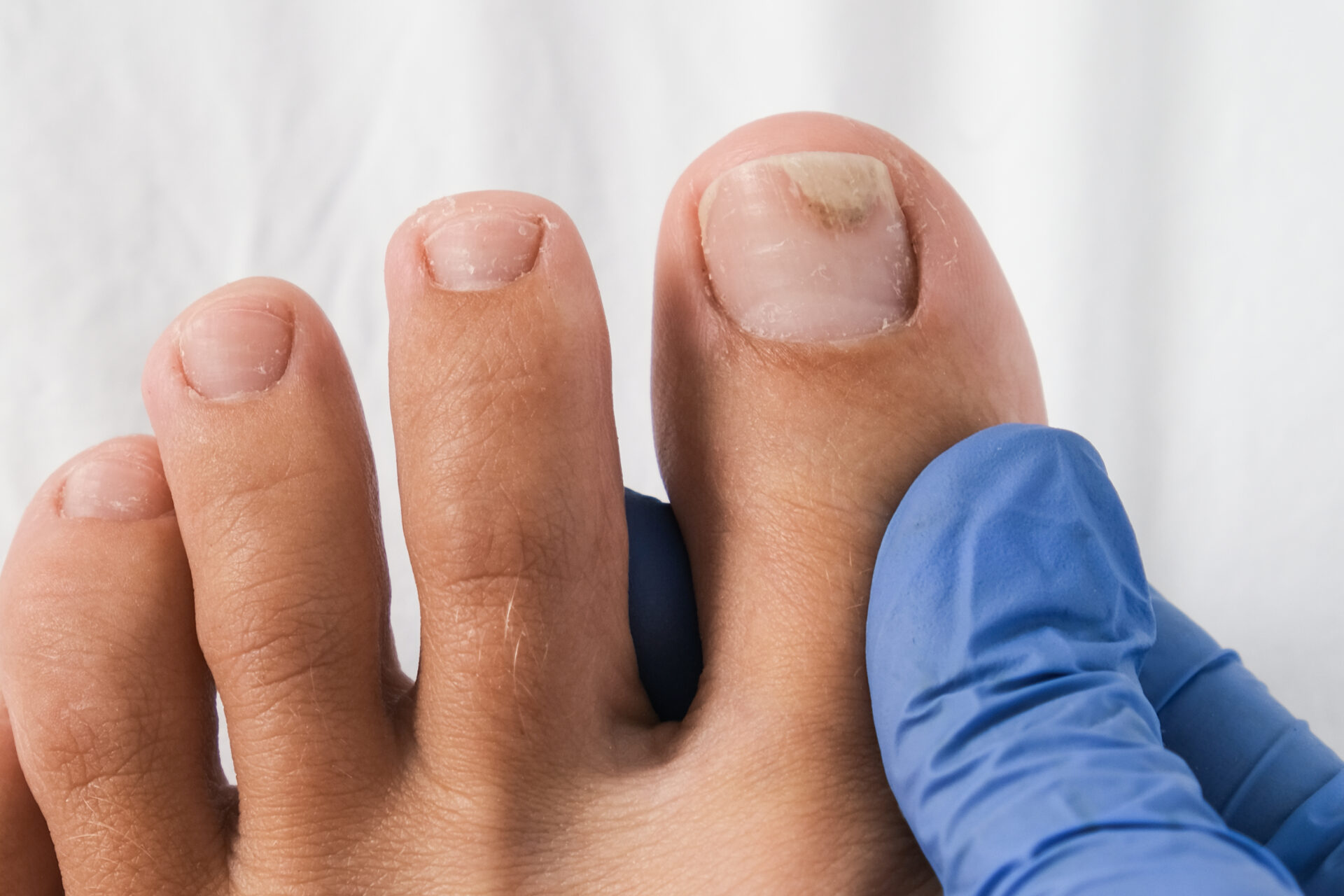
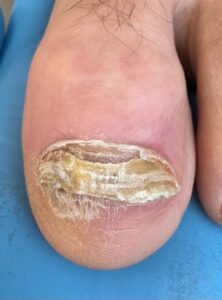
W kontekście podologicznym szczególne znaczenie ma Pseudomonas aeruginosa – bakteria Gram-ujemna o wysokim potencjale biofilmotwórczym i zdolności adaptacji do środowiska wilgotnego. Jest ona głównym czynnikiem etiologicznym tzw. green nail syndrome, czyli chloronychii, charakteryzującej się zielono-niebieskim zabarwieniem płytki paznokciowej. Patogeneza zakażenia w obrębie aparatu paznokciowego jest dobrze opisana i obejmuje sekwencję zdarzeń: powstanie onycholizy lub mikroszczelin, przewlekłą ekspozycję na wilgoć, kolonizację bakteryjną oraz rozwój biofilmu. W tym kontekście materiały akrylowe pełnią rolę czynnika sprzyjającego, ponieważ ograniczają dostęp powietrza, utrzymują wilgotne środowisko oraz mogą tworzyć mikroprzestrzenie, w których bakterie są chronione przed działaniem czynników zewnętrznych.
Istotnym elementem ryzyka są mikronieszczelności powstające pomiędzy materiałem rekonstrukcyjnym a płytką paznokcia. Nawet przy prawidłowej aplikacji materiału dochodzi z czasem do jego minimalnej separacji od podłoża, co prowadzi do powstania przestrzeni, w których gromadzi się wilgoć, resztki keratyny i mikroorganizmy. Takie środowisko jest optymalne dla rozwoju biofilmu, a jednocześnie niedostępne dla standardowych procedur higienicznych oraz leczenia miejscowego. W praktyce klinicznej oznacza to, że infekcja rozwijająca się pod materiałem rekonstrukcyjnym może pozostawać niewidoczna przez długi czas i ujawniać się dopiero w zaawansowanym stadium.
W literaturze zwraca się również uwagę na wpływ właściwości powierzchni materiału na proces kolonizacji. Parametry takie jak chropowatość, energia powierzchniowa oraz skład chemiczny mają bezpośredni wpływ na adhezję bakterii. Powierzchnie bardziej chropowate i hydrofilowe sprzyjają przyleganiu mikroorganizmów, natomiast gładkie powierzchnie mogą ograniczać ten proces, choć nie eliminują go całkowicie. W badaniach eksperymentalnych podejmowano próby modyfikacji materiałów akrylowych poprzez wprowadzenie substancji o działaniu przeciwdrobnoustrojowym, takich jak nanocząstki srebra czy kationowe monomery, co prowadziło do redukcji biofilmu w warunkach laboratoryjnych. Jednak brak jest badań klinicznych potwierdzających skuteczność takich rozwiązań w obrębie aparatu paznokciowego, co uniemożliwia ich rekomendowanie jako metody zapobiegania infekcjom.
Kolejnym istotnym aspektem są reakcje nadwrażliwości na monomery akrylanowe. Związki takie jak HEMA, HPMA czy DI-HEMA są dobrze znanymi alergenami kontaktowymi i stanowią jedną z głównych przyczyn wyprysku kontaktowego w obrębie dłoni i stóp. W ostatnich latach obserwuje się wzrost częstości uczuleń na metakrylany, co wiąże się z rosnącą popularnością stylizacji paznokci oraz ekspozycją zawodową personelu (Baran & Dawber 2019). Reakcje alergiczne mogą prowadzić do przewlekłego zapalenia wałów paznokciowych, uszkodzenia macierzy oraz wtórnej onycholizy, co z kolei zwiększa podatność na infekcje bakteryjne i grzybicze. Szczególnie istotne jest ryzyko związane z niedostateczną polimeryzacją materiału, w wyniku której wolne monomery mogą przenikać do skóry i wywoływać reakcję immunologiczną.
W warunkach fizjologicznych powierzchnia aparatu paznokciowego (płytka i wały) wykazuje lekko kwaśne pH, zbliżone do pH skóry (średnio ok. 4,5-5,5), co wspiera funkcję bariery i ogranicza kolonizację drobnoustrojów; natomiast pokrycie płytki materiałem akrylowym zmienia mikrośrodowisko poprzez okluzję i retencję wilgoci, co może prowadzić do przejściowego wzrostu pH w kierunku wartości bardziej obojętnych lub zasadowych, sprzyjających kolonizacji bakterii, w tym Gram-ujemnych. Jest to szczególnie istotne w obrębie stóp, gdzie dodatkowym czynnikiem jest noszenie obuwia oraz zwiększona potliwość. W takich warunkach Pseudomonas aeruginosa, bakteria preferująca środowisko wilgotne, uzyskuje przewagę konkurencyjną nad innymi drobnoustrojami.
Znaczenie biofilmu w kontekście skuteczności leczenia jest dobrze udokumentowane. Mikroorganizmy tworzące biofilm wykazują wielokrotnie większą tolerancję na antybiotyki i antyseptyki niż formy planktoniczne, co wynika z ograniczonej penetracji leków oraz zmienionego metabolizmu bakterii. W praktyce oznacza to, że leczenie infekcji rozwijającej się pod materiałem akrylowym bez jego usunięcia jest z dużym prawdopodobieństwem nieskuteczne. Z tego względu w przypadku podejrzenia zakażenia bakteryjnego, zwłaszcza o etiologii Pseudomonas, podstawowym elementem postępowania jest demontaż rekonstrukcji i przywrócenie warunków umożliwiających dostęp powietrza oraz działanie środków terapeutycznych .
Należy również zwrócić uwagę na częste współistnienie infekcji bakteryjnych i grzybiczych w obrębie aparatu paznokciowego. Badania dermoskopowe i mikrobiologiczne wykazały, że green nail syndrome często współwystępuje z onychomikozą, co może maskować obraz kliniczny i utrudniać diagnostykę. W takich przypadkach zastosowanie materiału rekonstrukcyjnego bez wcześniejszego leczenia infekcji może prowadzić do jej utrwalenia i progresji.
Pomimo szerokiego zastosowania materiałów akrylowych w podologii, istnieje istotna luka w dowodach naukowych dotyczących ich bezpieczeństwa mikrobiologicznego. Brakuje randomizowanych badań klinicznych oraz badań prospektywnych oceniających wpływ różnych systemów rekonstrukcyjnych na ryzyko infekcji. Dostępne dane pochodzą głównie z badań laboratoryjnych oraz obserwacji klinicznych, co ogranicza możliwość formułowania jednoznacznych zaleceń. W związku z tym decyzje kliniczne powinny opierać się na zasadach patofizjologii, znajomości mechanizmów biofilmu oraz indywidualnej ocenie pacjenta.
W części środowisk praktycznych niezwiązanych z praktyką kliniczną pojawiają się rekomendacje jednoczesnego stosowania rekonstrukcji akrylowej w przebiegu lub bezpośrednio po zabiegach chirurgicznych aparatu paznokciowego, jednak podejście to budzi istotne zastrzeżenia kliniczne.
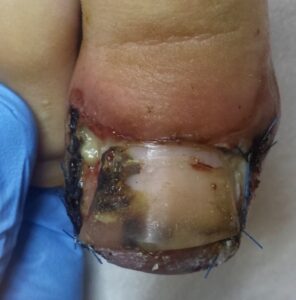
Pokrycie obszaru po interwencji chirurgicznej materiałem polimerowym prowadzi do okluzji, retencji wilgoci i utrudnienia kontroli rany, co tworzy warunki sprzyjające kolonizacji bakteryjnej oraz powstawaniu biofilmu, szczególnie przez patogeny oportunistyczne. W świetle mechanizmów gojenia ran oraz danych dotyczących biofilmu na powierzchniach akrylanowych takie postępowanie należy uznać za potencjalnie szkodliwe, ponieważ może zwiększać ryzyko powikłań infekcyjnych, opóźniać proces regeneracji oraz maskować wczesne objawy powikłań, utrudniając właściwą ocenę kliniczną
Podsumowując, stosowanie materiałów akrylowych w podologii wiąże się z określonymi zagrożeniami, które wynikają przede wszystkim z ich interakcji z mikrośrodowiskiem aparatu paznokciowego. Kluczowe znaczenie mają zdolność do tworzenia biofilmu, sprzyjanie kolonizacji bakteryjen, ryzyko reakcji alergicznych oraz wpływ na wilgotność i okluzję. Brak jest dowodów na przewagę jakiegokolwiek systemu rekonstrukcyjnego pod względem bezpieczeństwa mikrobiologicznego, a skuteczność i bezpieczeństwo procedury zależą przede wszystkim od właściwej kwalifikacji pacjenta, eliminacji onycholizy oraz kontroli czynników środowiskowych. W praktyce oznacza to, że rekonstrukcja paznokcia powinna być traktowana jako procedura wymagająca ścisłej kontroli klinicznej, a nie jako rozwiązanie neutralne biologicznie.

Treści wybrane specjalnie z myślą o Tobie
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| CookieConsent | 1 rok 1 miesiąc 4 dni | Ten plik cookie przechowuje stan zgody użytkownika dla bieżącej domeny. |
| cookielawinfo-checkbox-advertisement | 1 rok | Ustawiony przez wtyczkę RODO Cookie Consent, ten plik cookie rejestruje zgodę użytkownika na pliki cookie w kategorii „Reklamowe”. |
| cookielawinfo-checkbox-analytics | 11 miesięcy | Ten plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent. Plik cookie służy do przechowywania zgody użytkownika na pliki cookie w kategorii „Analityczne”. |
| cookielawinfo-checkbox-functional | 11 miesięcy | Plik cookie jest ustawiany na podstawie zgody na pliki cookie RODO w celu zapisania zgody użytkownika na pliki cookie w kategorii „Funkcjonalne”. |
| cookielawinfo-checkbox-necessary | 11 miesięcy | Ten plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent. Pliki cookies służą do przechowywania zgody użytkownika na pliki cookies w kategorii „Niezbędne do świadczenia usługi”. |
| cookielawinfo-checkbox-others | 11 miesięcy | Ten plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent. Plik cookie służy do przechowywania zgody użytkownika na pliki cookie w kategorii „Inne”. |
| cookielawinfo-checkbox-performance | 11 miesięcy | Ten plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent. Plik cookie służy do przechowywania zgody użytkownika na pliki cookie w kategorii „Wydajność”. |
| CookieLawInfoConsent | 1 rok | CookieYes ustawia ten plik cookie do rejestrowania domyślnego stanu przycisku odpowiedniej kategorii i statusu CCPA. Działa tylko w koordynacji z podstawowym plikiem cookie. |
| elementor | nigdy | Motyw WordPress witryny wykorzystuje ten plik cookie. Umożliwia właścicielowi serwisu wdrażanie lub zmianę zawartości serwisu w czasie rzeczywistym. |
| fca_eoi_pagecount | sesja | Ten plik cookie jest ustawiany przez Cloudflare w celu zapewnienia bezpieczeństwa witryny i usług buforowania. |
| PHPSESSID | sesja | Ten plik cookie pochodzi z aplikacji PHP. Plik cookie przechowuje i identyfikuje unikalny identyfikator sesji użytkownika w celu zarządzania sesjami użytkownika w witrynie. Plik cookie jest plikiem sesyjnym i zostanie usunięty po zamknięciu wszystkich okien przeglądarki. |
| viewed_cookie_policy | 11 miesięcy | Plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent i służy do przechowywania informacji, czy użytkownik wyraził zgodę na używanie plików cookie. Nie przechowuje żadnych danych osobowych. |
| viewed_cookie_policy | 11 miesięcy | Plik cookie jest ustawiany przez wtyczkę RODO Cookie Consent i służy do przechowywania informacji, czy użytkownik wyraził zgodę na używanie plików cookie. Nie przechowuje żadnych danych osobowych. |
| wpEmojiSettingsSupports | sesja | WordPress ustawia ten plik cookie, gdy użytkownik wchodzi w interakcję z emoji w witrynie WordPress. Pomaga określić, czy przeglądarka użytkownika może poprawnie wyświetlać emoji. |
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| competition_terms_accepted_link | 7 dni | Plik cookie ustawiany przez funkcję motywu. Śledzi czy użytkownik zatwierdził regulamin konkursu. |
| dmn_chk_* | sesja | Ten plik cookie służy do śledzenia aktywności użytkownika w witrynie. |
| ph_phc_9JmWFsZ68CvNmBtHMOoFeAGobRqhGNlI2yq99baaDbl_posthog | 1 rok | Plik cookie pochodzi z narzędzia PostHog i jest używany do analizy zachowań użytkowników na stronie internetowej. Służy do zbierania anonimowych danych o interakcjach z witryną, takich jak kliknięcia, nawigacja oraz czas spędzony na poszczególnych podstronach. Pozwala to właścicielom stron na optymalizację treści oraz poprawę doświadczenia użytkownika. |
| post_category_views | 1 miesiąc | Plik cookie pochodzący z wtyczki DK WooCommerce. Śledzi liczbę wyświetleń stron kategorii. |
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| yt-remote-cast-installed | sesja | Zainstalowany plik cookie yt-remote-cast służy do przechowywania preferencji użytkownika dotyczących odtwarzacza wideo za pomocą osadzonego filmu z YouTube. |
| yt-remote-connected-devices | nigdy | YouTube ustawia ten plik cookie w celu przechowywania preferencji wideo użytkownika przy użyciu osadzonych filmów YouTube. |
| yt-remote-device-id | nigdy | YouTube ustawia ten plik cookie w celu przechowywania preferencji wideo użytkownika przy użyciu osadzonych filmów YouTube. |
| yt-remote-fast-check-period | sesja | Plik cookie yt-remote-fast-check-period jest używany przez YouTube do przechowywania preferencji użytkownika dotyczących odtwarzacza wideo dla osadzonych filmów YouTube. |
| yt-remote-session-app | sesja | Plik cookie yt-remote-session-app jest używany przez YouTube do przechowywania preferencji użytkownika i informacji o interfejsie wbudowanego odtwarzacza wideo YouTube. |
| yt-remote-session-name | sesja | Plik cookie yt-remote-session-name jest używany przez YouTube do przechowywania preferencji użytkownika dotyczących odtwarzacza wideo za pomocą osadzonego filmu z YouTube. |
| ytidb::LAST_RESULT_ENTRY_KEY | nigdy | Plik cookie ytidb::LAST_RESULT_ENTRY_KEY jest używany przez YouTube do przechowywania ostatniego wpisu wyniku wyszukiwania, który został kliknięty przez użytkownika. Informacje te służą do poprawy komfortu użytkowania i zapewniania w przyszłości trafniejszych wyników wyszukiwania. |
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| SRM_B | 1 rok 24 dni | Używany przez Microsoft Advertising jako unikalny identyfikator dla odwiedzających. |
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| _clck | 1 rok | Microsoft Clarity ustawia ten plik cookie, aby zachować identyfikator użytkownika Clarity przeglądarki i ustawienia wyłącznie dla tej witryny. Gwarantuje to, że działania podejmowane podczas kolejnych wizyt na tej samej stronie zostaną powiązane z tym samym identyfikatorem użytkownika. |
| _clsk | 1 dzień | Microsoft Clarity ustawia ten plik cookie w celu przechowywania i konsolidowania odsłon strony użytkownika w jedno nagranie sesji. |
| _fbp | 3 miesiące | Facebook ustawia ten plik cookie, aby wyświetlać reklamy na Facebooku lub na platformie cyfrowej obsługiwanej przez reklamy Facebooka po odwiedzeniu strony internetowej. |
| CLID | 1 rok | Microsoft Clarity ustawił ten plik cookie w celu przechowywania informacji o tym, w jaki sposób odwiedzający wchodzą w interakcję z witryną. Plik cookie pomaga w przygotowaniu raportu analitycznego. Gromadzenie danych obejmuje liczbę odwiedzających, miejsce, w którym odwiedzają witrynę oraz odwiedzane strony. |
| MR | 7 dni | Ten plik cookie, ustawiony przez Bing, służy do gromadzenia informacji o użytkowniku do celów analitycznych. |
| sbjs_current | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_current_add | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_first | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_first_add | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_migrations | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_session | 1 godzina | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| sbjs_udata | sesja | Sourcebuster ustawia ten plik cookie w celu identyfikacji źródła wizyty i przechowuje informacje o działaniach użytkownika w plikach cookie. Ten analityczny i behawioralny plik cookie służy do poprawy komfortu korzystania z witryny internetowej. |
| SM | sesja | Plik cookie Microsoft Clarity ustawia ten plik cookie do synchronizacji MUID w domenach Microsoft. |
| Cookie | Czas przechowywania | Opis |
|---|---|---|
| ANONCHK | 10 minut | Plik cookie ANONCHK, ustawiany przez Bing, służy do przechowywania identyfikatora sesji użytkownika i weryfikacji kliknięć reklam w wyszukiwarce Bing. Plik cookie pomaga również w raportowaniu i personalizacji. |
| MUID | 1 rok 24 dni | Bing ustawia ten plik cookie tak, aby rozpoznawał unikalne przeglądarki internetowe odwiedzające witryny Microsoft. Ten plik cookie jest używany do celów reklamowych, analiz witryny i innych operacji. |
| OAID | 1 rok | Plik cookie rejestrujący, czy użytkownik zrezygnował z gromadzenia informacji przez pliki cookie usługi AdsWizz. |
| VISITOR_INFO1_LIVE | 6 miesięcy | YouTube ustawia ten plik cookie w celu pomiaru przepustowości i ustalenia, czy użytkownik otrzyma nowy, czy stary interfejs odtwarzacza. |
| VISITOR_PRIVACY_METADATA | 6 miesięcy | YouTube ustawia ten plik cookie w celu przechowywania stanu zgody użytkownika na pliki cookie dla bieżącej domeny. |
| YSC | sesja | YouTube ustawia ten plik cookie w celu śledzenia wyświetleń osadzonych filmów na stronach YouTube. |
| yt.innertube::nextId | nigdy | YouTube ustawia ten plik cookie w celu zarejestrowania unikalnego identyfikatora w celu przechowywania danych o filmach z YouTube oglądanych przez użytkownika. |
| yt.innertube::requests | nigdy | YouTube ustawia ten plik cookie w celu zarejestrowania unikalnego identyfikatora w celu przechowywania danych o filmach z YouTube oglądanych przez użytkownika. |