Wyzwanie dla kosmetologa
| Autor: Joanna Harasimiuk![]()
Z tego artykułu dowiesz się:
• Czym charakteryzują się przebarwienia pozapalne i jaki jest mechanizm ich powstawania ?
• Dlaczego bywają sporym wyzwaniem w terapii?
• Jaką rolę w powstawaniu PIH odgrywają mediatory prozapalne, cytokiny, hormony?
• Jak zredukować ryzyko hiperpigmentacji polaserowej?
Spis treści
Przebarwienia pozapalne – Są trudne w terapii, wymagają dogłębnej diagnostyki i właściwego doboru produktów oraz aparatury, systematyczności, cierpliwości i kompatybilnej pielęgnacji domowej uzupełniającej zabiegi gabinetowe.
Joanna Harasimiuk przybliża kwestie związane z hiperpigmentacjami potrądzikowymi.
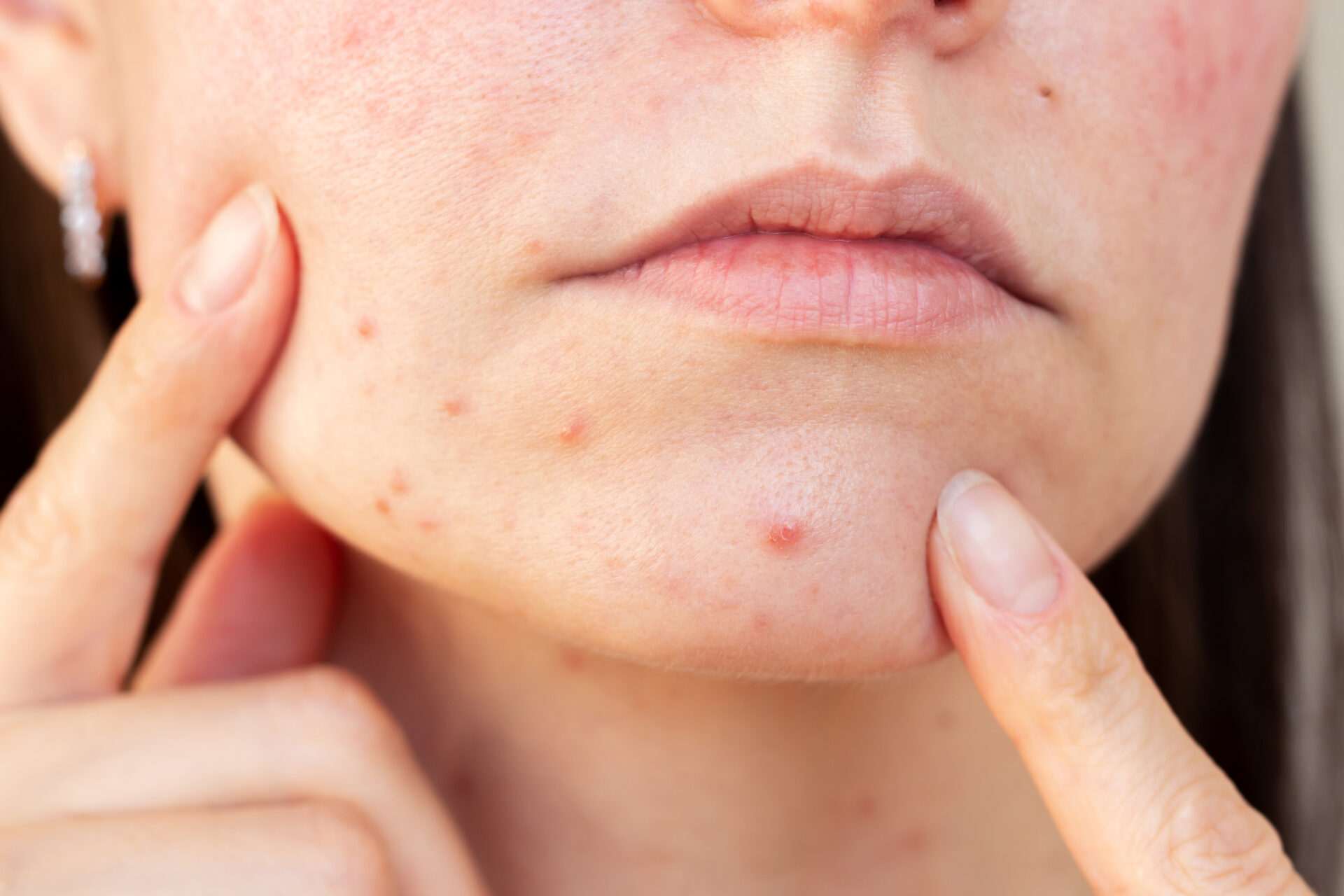
Trądzik, szczególnie w wieku dorosłym, stanowi ekstremalnie trudne doświadczenie dla klientów. Determinuje postrzeganie własnej atrakcyjności, obniża nastrój i samoocenę. Proces leczenia bywa żmudny i nierzadko trwa wiele lat, prowadząc częściej do złagodzenia i kontrolowania objawów niż całkowitej eliminacji problemu. Dodatkowym wyzwaniem są przebarwienia pozapalne, które właśnie w acne tarda pojawiają się najczęściej. Klienci niecierpliwią się, tracą wiarę w to, że ich skóra będzie wyglądać „normalnie”. Trudno się dziwić, plamy pozapalne potrafią utrzymywać się nawet kilka miesięcy po ustąpieniu zmiany, ciężko je zakamuflować, a jeszcze trudniej całkowicie rozjaśnić. Co może zrobić kosmetolog, by poprawić wygląd i jednocześnie komfort życia klientów borykających się z tego typu zmianami? Jaki jest mechanizm ich powstawania? Jakie możliwości daje nam współczesna kosmetologia?
PRZEBARWIENIA POZAPALNE
PIH (post-inflammatory hyperpigmentation) są częstym i uporczywym problemem wśród dorosłych podatnych na zmiany trądzikowe, ponieważ tworzą ciemne plamy, które mogą utrzymywać się od kilku tygodni do nawet kilku miesięcy po ustąpieniu zmiany. To nie tylko przedłuża stresujące doświadczenie trądziku, ale powoduje nierównomierny koloryt skóry, który może zwiększyć postrzegany wiek skóry nawet o 10–15 lat. PIH wynikają z przesadnej odpowiedzi melanocytów na uszkodzenia skóry, co powoduje nieprawidłowe rozmieszczenie melaniny. Aktywność melanocytów stymulowana jest przez te same mediatory prozapalne, które są aktywne w odpowiedzi immunologicznej skóry. To, co wpływa na komórki Langerhansa skóry, stymuluje melanocyty i odwrotnie.
Mechanizm powstawania przebarwień pozapalnych
Proces zapalny pobudza keratynocyty do uwalniania miejscowych hormonów: prostaglandyn, które są silnym czynnikiem rozszerzającym naczynia krwionośne, i leukotrienów pozwalających na skumulowanie białych krwinek w obszarze urazu. Oba stymulują dendrytogenezę ludzkich melanocytów. W konsekwencji większe ilości melaniny zostają przeniesione i zdeponowane w obszarach objętych stanem zapalnym.
Dodatkowo, mediatory prozapalne są regulowane i skorelowane z produkcją l-MSH (hormon melanotropowy), który ma działanie przeciwzapalne i jest produkowany miejscowo przez tkanki objęte stanem zapalnym w celu jego zahamowania. Niestety, rozchwiany mechanizm przeciwzapalny skutkuje charakterystycznymi przebarwieniami pozapalnymi. Inna cytokina, Interleukina-1, jest wydzielana przez keratynocyty w wyniku ekspozycji na UV lub urazu. Ma kluczowe znaczenie dla stanu zapalnego i stymuluje wydzielanie ACTH (hormon adrenokortykotropowy), l-MSH, endoteliny-1 (peptyd zwężający naczynia krwionośne) i bFGF (czynnik wzrostu fibroblastów) przez keratynocyty, z których wszystkie mogą stymulować wzrost produkcji melaniny.
Przebarwienia pozapalne – Skala problemu
Kiedy stan zapalny ustąpi, mediatory prozapalne powracają do normalnego poziomu, podobnie jak produkcja melaniny. Następnie przebarwione komórki przesuwają się do warstwy rogowej naskórka i złuszczają, powodując zanik przebarwienia. W zależności od głębokości stanu zapalnego lub rany przebarwienie może być umiejscowione zarówno w naskórku, jak i skórze właściwej. W drugim przypadku, kiedy mamy do czynienia z ciężkim stanem zapalnym, przebarwienie nie przejdzie procesu złuszczania i niekiedy przechodzi w formę przetrwałą, utrzymującą się przez wiele lat. Może to tłumaczyć trudności w terapii PIH związane z głębszą tkanką bliznowaciejącą.
To PIH czy blizna?
Klienci często określają PIH jako blizny, dlatego ważne jest, aby pomóc im w ich rozróżnieniu. PIH charakteryzuje się punktowym przebarwieniem w kolorze od różowego, brązowego do czarnego. Może być związane z bliznowaceniem lub wystąpić w poziomie skóry. Większość PIH z czasem ulega redukcji dzięki regularnemu stosowaniu substancji złuszczających lub składników, takich jak heksylrezorcynol, niacynamid czy witamina C. Bliznowacenie charakteryzuje się zanikiem skóry, zwykle postrzeganym jako ubytek lub wypukłość, która wynika z utraty lub przerostu tkanki. Blizn nie można w wystarczającym stopniu pozbyć się za pomocą samych produktów pielęgnacyjnych.
Złożoność terapii PIH
Zgodnie ze skalą Fitzpatricka im ciemniejszy jest konstytutywny kolor skóry, tym bardziej jest ona podatna na przebarwienia typu PIH. Ponadto ciemniejsza skóra jest grubsza i bardziej odporna na niwelowanie problemów związanych z pigmentacją. Dlaczego ma to znaczenie? Ponieważ wykonywanie jakichkolwiek zabiegów, które mogą wywoływać stan zapalny (IPL, laseroterapia, pilingi chemiczne, ekstrakcje) może prowadzić do wystąpienia PIH.
Laseroterapia nie dla każdego
Kiedy zaczęto stosować lasery wysokoenergetyczne w terapii przebarwień, pojawiły się doniesienia naukowe o skuteczności takiego rozwiązania. Jednak skutki długofalowe obserwowano później, kiedy to w wyniku utrzymującego się stanu zapalnego często powstawały kolejne przebarwienia, a nawet nawroty trądziku.
Lasery frakcyjne lub lasery niskoenergetyczne, które są mniej agresywne, zostały wykorzystane z pewnym sukcesem, ale również pojawiały się doniesienia o zwiększonej produkcji melaniny po okresie rekonwalescencji. Wydaje się również, że IPL i lasery nie są idealnym rozwiązaniem ze względu na to, że tylko usuwają pigment bardzo powierzchownie, nie zatrzymując produkcji nowej melaniny. Leczą więc objawy, a nie przyczyny przebarwień. Mogą również wystąpić niekorzystne skutki uboczne stosowania terapii laserowej lub IPL, takie jak: rumień, obrzęk, hipo- oraz hiperpigmentacje. Uznaje się, że PIH to najczęstsze powikłanie resurfacingu laserowego u osób z ciemną karnacją. Wykazano, że częstość występowania PIH w przypadku zabiegów ablacyjnym laserem frakcyjnym CO2 u osób z IV fototypem skóry sięgała aż 92 proc., natomiast z fototypami I–III – 23 proc.
Aby zminimalizować ryzyko hiperpigmentacji polaserowej zaleca się wykorzystywanie planów terapeutycznych obejmujących niską częstotliwość zabiegów, zapewniającą ustąpienie miejscowego stanu zapalnego, parametry z niską gęstością MTZ (microthermal treatment zones) oraz niską lub umiarkowaną energią wiązki, a w razie potrzeby zastosowanie w trakcie zabiegu dodatkowego chłodzenia skóry.
Jaki piling w terapii trądziku?
Stosowanie pilingów chemicznych w terapii trądziku oraz PIH wydaje się być bezpieczniejszą strategią, obarczoną mniejszym ryzykiem powikłań. Wiele kwasów organicznych znalazło zastosowanie w walce z trądzikiem i PIH: salicylowy, glikoIowy, mlekowy, pirogronowy, cytrynowy czy TCA. Ich aktywność biologiczna zależy przede wszystkim od stężenia, rodzaju substancji i czasu ekspozycji. W tym przypadku również należy indywidualnie dobrać rodzaj terapii i częstotliwość zabiegów, aby uniknąć efektów niepożądanych.
Stany zapalne – Ważne wskazówki
Bez względu na wybrany typ terapii należy przestrzec klienta, by unikał dotykania i drażnienia skóry, jak również wyciskania lub tarcia zainfekowanych, zapalnych zmian trądzikowych. Każda zmiana powinna być w pełni wyleczona przy możliwie jak najmniejszej ingerencji. Drażnienie ran przedłuży okres gojenia się skóry. Ograniczenie ekspozycji na słońce oraz spersonalizowany schemat pielęgnacji domowej, uwzględniający stosowanie kremu z filtrem SPF oraz rezygnację ze złuszczania, przyspieszą regenerację skóry, zapobiegną ewentualnym podrażnieniom i stanom zapalnym, które niosłyby dalsze ryzyko powstawania PIH, jak również zoptymalizują efekty terapeutyczne.
Może Cię zainteresować
Treści wybrane specjalnie z myślą o Tobie